|





|
Spondilodiscoatrosi |
|
|
|
ERNIA CERVICALE |
|
|
|
ERNIA DORSALE |
|
|
ERNIA LOMBARE |
|
|
|
Cosa si intende per ernia
discale? |
|
Si definisce ernia del disco lo spostamento o la fuoruscita del nucleo polposo di un disco intervertebrale.
Nel primo caso, dove il nucleo non ha superato l'anello fibroso, ma lo ha solo sfiancato, è ritenuto più corretto parlare di protrusione discale.
La fuoruscita del materiale nucleare dalle fissurazioni dell'anello fibroso realizza l'ernia discale vera e propria. Solitamente questa enucleazione avviene posteriormente, verso il canale spinale. Il materiale estruso può progredire fino a farsi strada oltre il legamento longitudinale posteriore. Se un frammento di materiale perde continuità con il nucleo polposo si realizza la cosiddetta ernia espulsa che può così migrare, libera, lungo il canale vertebrale.
|
|
Perché si forma l'ernia
discale?
|
|
Nella patogenesi dell'ernia discale intervengono più fattori.
Tutte le cause che aumentano la pressione discale possono provocare un cedimento od una lacerazione dell'anello fibroso e, conseguentemente, una via attraverso cui il nucleo polposo si fa strada.
La forza di torsione è quella che più frequentemente può determinare una lesione discale.
Ma l'evento deve avvenire in un disco già in preda a fenomeni degenerativi in quanto si è osservato che, a carichi crescenti, in un rachide normale la lesione strutturale avviene prima nelle vertebre che nel disco.
Perché si produca l'ernia discale è quindi necessario che esistano dei fattori predisponenti, di natura degenerativa, a carico dell'anello fibroso e che il nucleo sia ancora abbastanza conservato per poter protrudere.
|
|
Quali sono i sintomi provocati da un'ernia
discale?
|
|
L'ernia produce sintomi solo quando viene ad interessare, comprimendole o dislocandole, le strutture vicine, nervose, quali le radici o il midollo, o che comunque contengono delle terminazioni sensitive quali il legamento longitudinale.
Spesso si usa descrivere la sintomatologia erniaria in varie fasi, di fatto il dolore e l'elemento che maggiormente disturba il paziente anche se non è certo il più grave. L'algia può interessare la superficie lombare e/o irradiarsi lungo un arto inferiore in varia combinazione se la localizzazione erniaria è lombare, mentre produce una cervicobrachialgia quando l'ernia è cervicale. Si possono associare sensazioni parestesiche a tipo formicolio o puntura di spillo. Seppur raramente si può manifestare anche un improvviso deficit muscolare. Oltre alla paresi in una delle funzioni dell'arto, si possono riscontrare, eccezionalmente, dei disturbi sfinterici. In questi casi ci troviamo di fronte ad un'urgenza chirurgica.
Bisogna comunque segnalare che la genesi della cervicobrachialgia o della lombosciatalgia può essere la più varia e non sempre riconducibile ad un'ernia
discale.
|
|
Come si giunge alla diagnosi?
|
|
Il medico, per trovare conferma del sospetto diagnostico di ernia discale, datogli dalla sintomatologia e dall'obiettività, ha a disposizione alcune indagini strumentali.
Buona norma è eseguire primariamente un esame radiografico del rachide del distretto interessato.
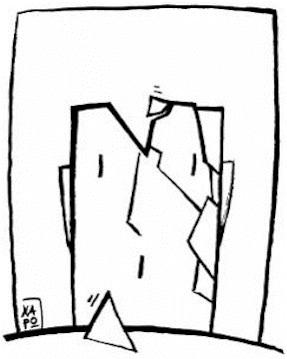
Ernia discale medio-laterale a sinistra
Questa indagine non permette certamente la visualizzazione dell'ernia, ma, se la radiografia è ben eseguita e correttamente interpretata, fornisce una miriade di informazioni che possono risultare assai utili nel proseguo dell'iter diagnostico.
La Tomografia Computerizzata (TC) e la Risonanza Magnetica (RM) rappresentano le indagini indispensabili per giungere alla diagnosi. La RM e la mielo-RM hanno quasi completamente soppiantato la mielografia alla quale si ricorre solo in casi selezionati.
Altre indagini strumentali atte a valutare la velocità di conduzione nei nervi e lo stato dei muscoli
(EMG: elettromiografia) vengono invece prescritte per quantizzare il danno prodotto dalla protrusione erniaria sulla radice nervosa.
|
|
ERNIA
CERVICALE
|
|
Quali interventi chirurgici vengono proposti nell'ernia discale cervicale?
|
|
Per l’ernia discale cervicale, la scelta dell’intervento chirurgico dipende dalla gravità dei sintomi, dalla localizzazione dell’ernia e dalla presenza di compressione midollare o radicolare. Gli interventi più comuni sono:
1. Discectomia Anteriore con o senza Fusione (ACDF – Anterior Cervical Discectomy and
Fusion)
Procedura: Rimozione del disco erniato attraverso un approccio anteriore al
collo.
Obiettivo: Eliminare la compressione sulla radice nervosa o sul midollo spinale.
Fusione: Dopo la rimozione del disco, si può inserire un innesto osseo o cage per stabilizzare la colonna vertebrale.
Vantaggi: Ottima decompressione, stabilità postoperatoria, alto tasso di successo.
2. Discectomia Anteriore Senza Fusione
Procedura: Rimozione del disco erniato senza inserire innesto o placca di fusione.
Indicazioni: Casi selezionati con ernie piccole e colonna cervicale stabile.
3. Artroplastica Cervicale (Protesi Discale)
Procedura: Dopo la rimozione del disco, viene sostituito con una protesi mobile.
Obiettivo: Mantenere la mobilità del segmento cervicale.
Vantaggi: Riduce il rischio di degenerazione dei dischi adiacenti rispetto alla fusione.
Indicazioni: Pazienti giovani con degenerazione limitata, senza instabilità.
4. Laminectomia o Laminoplastica Posteriore
Procedura: Approccio posteriore per rimuovere o sollevare parte della lamina, decompressando il midollo spinale.
Indicazioni: Ernie multisegmentarie, stenosi cervicale centrale o compressione midollare diffusa.
Vantaggi: Decompressione efficace senza dover passare anteriormente, utile in casi complessi.
Open Door Laminoplasty
Variante di laminoplastica posteriore in cui una metà della lamina viene “aperta” come una porta, creando spazio per il midollo spinale senza rimuovere completamente la lamina.
Obiettivo: Decompressione efficace con conservazione della stabilità cervicale e dei legamenti posteriori.
Indicazioni: Stenosi cervicale multisegmentaria, mielopatia cervicale o ernie protruse posteriori.
5. Foraminotomia Cervicale Posteriore
Procedura: Approccio posteriore mirato per allargare il forame intervertebrale e liberare la radice nervosa compressa.
Indicazioni: Sintomi radicolari (dolore al braccio) dovuti a ernia laterale o osteofiti.
� Nota: La scelta della tecnica dipende da molti fattori: numero di livelli coinvolti, età del paziente, presenza di instabilità o sintomi midollari, e preferenze del chirurgo. Spesso la discectomia anteriore con fusione o protesi discale è la più utilizzata per ernie singole sintomatiche, mentre la laminoplastica Open Door è indicata per compressioni multisegmentarie o stenosi diffuse.
|
|
Come si svolge un intervento chirurgico per ernia discale cervicale?
|
|
Preparazione del paziente
Il paziente viene posizionato in anestesia generale (o, in casi selezionati, anestesia locale con monitoraggio neurologico).
Il collo viene preparato e sterilizzato, e la posizione è scelta per consentire un accesso sicuro al disco cervicale interessato.
Accesso chirurgico
Nella maggior parte dei casi si utilizza un approccio anteriore al collo (frontale laterale).
Il chirurgo effettua una piccola incisione laterale sul collo, separando delicatamente i muscoli, i nervi e i vasi sanguigni per raggiungere il disco cervicale.
Identificazione del disco e decompressione
Il disco erniato viene identificato con precisione.
Il disco danneggiato o erniato viene rimosso parzialmente o totalmente, liberando così le radici nervose o il midollo spinale dalla compressione.
Stabilizzazione del segmento (se necessaria)
Dopo la discectomia, può essere inserito un innesto osseo o una cage per stabilizzare il segmento vertebrale.
In alternativa, può essere posizionata una protesi discale per mantenere la mobilità del tratto cervicale (artroplastica cervicale).
La stabilità può essere ulteriormente supportata da placche o viti, se indicato.
Chiusura chirurgica
I tessuti vengono ricollocati e suturati a più strati.
Spesso viene posizionato un piccolo drenaggio per evitare raccolte di sangue, che viene rimosso dopo poche ore o il giorno successivo.
Recupero post-operatorio
Il paziente viene monitorato in sala risveglio e generalmente può iniziare a muoversi dopo poche ore.
La maggior parte dei pazienti può tornare a casa in 1-2 giorni, con indicazioni su posture, fisioterapia e controllo del dolore.
� Nota importante: La durata e i dettagli dell’intervento possono variare in base alla tecnica scelta (discectomia con fusione, protesi discale, laminoplastica posteriore o foraminotomia) e alla complessità del caso. Il chirurgo valuta attentamente la strategia migliore per ogni paziente.
|
|
Quale è la percentuale di successo nel trattamento dell'ernia discale cervicale?
|
|
Percentuali di successo:
- Discectomia anteriore cervicale con fusione (ACDF)
Tasso di successo clinico: circa 85–95% dei pazienti riferisce miglioramento significativo di dolore al collo e al braccio, riduzione della radicolopatia e recupero neurologico.
La fusione ossea completa si verifica nel 90–95% dei casi entro 6–12 mesi.
- Artroplastica cervicale (protesi discale)
Tasso di successo simile all’ACDF: 85–95% dei pazienti migliora i sintomi.
Vantaggio principale: mantenimento della mobilità del segmento, riducendo il rischio di degenerazione dei dischi adiacenti.
- Laminoplastica posteriore o Open Door
Indicata soprattutto per stenosi multisegmentaria o ernie posteriori.
Miglioramento dei sintomi di compressione midollare in 70–90% dei pazienti.
Richiede una selezione attenta dei pazienti per ottimizzare i risultati funzionali.
- Foraminotomia cervicale posteriore
Tasso di successo per sintomi radicolari laterali: 80–90%, con rapido sollievo del dolore irradiato al braccio.
Fattori che influenzano il successo:
- Età del paziente e condizioni generali.
- Durata dei sintomi preoperatori (sintomi cronici possono avere recupero parziale).
- Gravità della compressione nervosa o midollare.
- Adesione alle indicazioni post-operatorie e alla fisioterapia.
� Nota: Anche in caso di successo, alcuni pazienti possono continuare ad avere dolore lieve o sensibilità residua, ma la maggior parte riferisce un miglioramento significativo della qualità della vita.
|
|
Quali sono le complicanze riferibili all'intervento chirurgico?
|
|
Complicanze
comuni:
- Dolore o rigidità post-operatoria
- Fastidio al collo o al sito dell’incisione, generalmente transitorio.
- Difficoltà nella deglutizione o raucedine
Può comparire nei primi giorni a causa della manipolazione di esofago e laringe durante l’approccio anteriore; di solito migliora spontaneamente.
- Ematoma o sieroma locale
- Accumulo di sangue o liquido nel sito chirurgico, raro ma può richiedere drenaggio.
Complicanze neurologiche:
- Lesione della radice nervosa
Può causare debolezza o formicolio temporaneo o, più raramente, persistente.
- Lesione midollare
Complicanza rara (<1%), più probabile in casi di stenosi severa o deformità preesistenti.
- Neuropatia o dolore persistente
In alcuni pazienti, i sintomi radicolari possono persistere parzialmente anche dopo la decompressione.
Complicanze legate alla stabilità vertebrale:
- Non fusione (pseudoartrosi)
Nel caso di ACDF, può verificarsi nel 5–10% dei pazienti; può richiedere revisione chirurgica.
- Mobilità ridotta o rigidità
Tipico dopo fusione, meno frequente con protesi discale.
- Degenerazione dei dischi adiacenti (patologia giunzionale)
Possibile nel tempo dopo fusione, meno comune con artroplastica.
Complicanze vascolari e viscerali:
- Lesione di vasi sanguigni (es. arteria vertebrale)
Complicanza rara, ma potenzialmente grave.
- Lesione di esofago o trachea
Molto rara; più frequente in interventi complessi o reinterventi.
Altre complicanze:
- Infezione del sito chirurgico (<1%).
- Reazioni all’anestesia (rari eventi cardiovascolari o respiratori).
- Recidiva dell’ernia discale
Può verificarsi nel 2–5% dei casi, a seconda della tecnica e del paziente.
� Nota importante: La maggior parte degli interventi per ernia cervicale ha un tasso di complicanze basso, e le complicanze più frequenti sono generalmente transitorie e gestibili. La scelta della tecnica più adatta, la preparazione pre-operatoria e il rispetto delle indicazioni post-operatorie riducono significativamente i rischi. |
|
Nella convalescenza come debbo comportarmi?
|
|
1.
Riposo e attività
Nei primi giorni dopo l’intervento è consigliabile riposo relativo, evitando movimenti bruschi del collo.
Camminare regolarmente è utile per favorire la circolazione e prevenire trombosi.
Evitare di sollevare pesi, piegarsi in avanti o torcere il collo per almeno 2–4 settimane, salvo indicazioni del chirurgo.
2. Cura della ferita
Mantenere la ferita pulita e asciutta.
Seguire le istruzioni per la rimozione dei punti o delle clip, se non riassorbibili.
Segnalare rossore, secrezioni o dolore intenso al medico.
3. Collare cervicale (se prescritto)
Alcuni chirurghi prescrivono un collare morbido o rigido per i primi giorni o settimane.
Indossarlo solo secondo le indicazioni; non prolungarne l’uso senza controllo medico, per evitare rigidità muscolare.
|
|
ERNIA
DORSALE |
|
Quali interventi chirurgici vengono proposti nell'ernia discale
dorsale? |
1. Discectomia:
È l'intervento chirurgico più comune per trattare l'ernia discale. In questa procedura, il chirurgo rimuove la parte del disco intervertebrale che è erniata e che comprime i nervi. L'intervento può essere eseguito in modo tradizionale (con incisione) o in modalità minimamente invasiva, dove l'incisione è più piccola.
2. Microdiscectomia:
Si tratta di una versione più avanzata della discectomia tradizionale. Viene utilizzato un microscopio per visualizzare meglio l'area, consentendo di rimuovere con maggiore precisione la porzione del disco danneggiata, riducendo così i rischi e migliorando i tempi di recupero.
3 Laminectomia:
In alcuni casi, quando l'ernia discale è accompagnata da una stenosi (restringimento del canale spinale), si può eseguire una laminectomia, che prevede la rimozione di una piccola parte di osso della vertebra (la lamina) per liberare lo spazio nervoso e ridurre la compressione.
4. Chirurgia di fusione vertebrale (Spinal Fusion):
Questo tipo di intervento può essere consigliato nei casi in cui l'ernia discale è accompagnata da instabilità vertebrale o se sono necessarie altre procedure per stabilizzare la colonna vertebrale. Durante una fusione vertebrale, i due corpi vertebrali vengono uniti chirurgicamente, eliminando lo spazio tra di loro. Questo intervento è generalmente riservato a casi più complessi o gravi.
5. Protesi discale:
In alcuni casi, anziché rimuovere completamente il disco, può essere proposta la sostituzione del disco danneggiato con una protesi discale artificiale. Questa opzione non è comune e viene generalmente presa in considerazione quando altre soluzioni non sono efficaci.
Indicazioni per l'intervento chirurgico:
L'intervento chirurgico per un'ernia discale dorsale viene solitamente preso in considerazione quando:
- I sintomi non migliorano con trattamenti conservativi (come fisioterapia, farmaci antinfiammatori, o steroidi).
- Si verificano gravi dolori o sintomi neurologici, come debolezza muscolare, formicolio o perdita di sensibilità.
- Ci sono segni di compressione nervosa che portano a deficit motori o sensoriali.
- La qualità della vita del paziente è significativamente compromessa.
� Nota: La chirurgia per l'ernia discale dorsale, in generale, è meno comune rispetto a quella lombare o cervicale, in quanto la colonna toracica è più rigida e meno mobile, riducendo il rischio di erniazione del disco in quella zona. Tuttavia, se necessaria, la chirurgia è efficace nel migliorare i sintomi e ridurre la compressione nervosa. |
|
Come si svolge un intervento chirurgico per ernia discale dorsale? |
|
Un intervento chirurgico per un'ernia discale dorsale (toracica) segue una serie di fasi precise, dalla preparazione del paziente alla riabilitazione post-operatoria. Di seguito ti fornisco una panoramica dettagliata del processo chirurgico, considerando una discectomia o microdiscectomia come interventi comuni per questo tipo di patologia.
Preparazione del Paziente
Posizionamento del paziente: Il paziente viene posizionato sul tavolo operatorio in posizione prona (a pancia in giù), in modo che il chirurgo possa accedere alla colonna vertebrale toracica. È molto importante che il paziente sia correttamente posizionato per evitare danni ai nervi o altre strutture durante l'intervento.
Accesso Chirurgico
Incisione:
Viene praticata un'incisione sulla pelle sopra la vertebra toracica interessata dall'ernia
discale. A seconda della tecnica utilizzata, l'incisione può variare da piccola a più lunga. Nella
microdiscectomia, l'incisione è generalmente più piccola rispetto a una discectomia tradizionale.
Il chirurgo esegue un'incisione lungo la linea mediana della schiena, sopra la zona da trattare. A volte, è possibile eseguire l'intervento tramite un approccio laterale, se più adatto alla situazione specifica.
Rimozione dell'ernia discale (Discectomia)
Esposizione della colonna vertebrale: una volta che la pelle, i muscoli e i tessuti circostanti sono separati, il chirurgo accede alla colonna vertebrale. Potrebbe essere necessario rimuovere piccole porzioni di tessuti muscolari o legamenti per esporre la zona dell'ernia
discale.
A questo punto, il chirurgo accede al disco intervertebrale erniato e rimuove la parte danneggiata che sta comprimendo i nervi. In una
microdiscectomia, il chirurgo utilizza un microscopio per migliorare la visibilità e rimuovere
più efficacemente ed in sicurezza il discoo.
In alcuni casi, può essere necessario rimuovere una porzione di osso
(l'osteofita) o legamenti per ottenere un accesso migliore e ridurre la compressione nervosa.
Controllo della compressione nervosa: durante l'intervento, si presta molta attenzione a liberare i nervi dalla compressione.
Stabilizzazione del Segmento (se necessario)
Fusione vertebrale: in alcuni casi, se la colonna vertebrale è instabile o se l'intervento ha causato la rimozione di una porzione significativa di disco o osso, può essere necessario eseguire una fusione vertebrale. Questo comporta l’unione di due o più vertebre adiacenti
(atrodesi) tramite l'uso di un innesto osseo o dispositivi metallici (viti e barre).
La fusione vertebrale è più comune nei casi di instabilità vertebrale che richiedono stabilizzazione a lungo termine. Nei casi di semplice discectomia senza instabilità, non è necessaria la fusione.
Chiusura Chirurgica
Ricomposizione dei tessuti: una volta completata la rimozione del disco e/o la stabilizzazione del segmento, il chirurgo rimuove ogni tessuto in eccesso o necrotico e prepara l'area per la chiusura.
Chiusura dei piani: l'incisione viene chiusa in più strati:
- Fascia e muscoli: i muscoli e i legamenti vengono riposizionati e suturati.
- Pelle: infine, la pelle viene suturata con punti o clips chirurgiche. Talvolta, si utilizzano suture riassorbibili, che non necessitano di essere rimosse dopo l'intervento.
- Bendaggio e medicazioni: dopo la sutura, viene applicata una medicazione sterile sull'incisione chirurgica.
Alle
volte il chirurgo posiziona anche un drenaggio ceh verrà rimosso nei
giorni successivi.
Recupero Post-Operatorio
Post-Operativo Immediato:
Dopo l'intervento, il paziente viene trasferito in una sala di recupero dove viene monitorato per verificare segni vitali come la pressione sanguigna, la frequenza cardiaca e la respirazione.
L'anestesia generale svanisce gradualmente, e il paziente può sentirsi intontito o con un po' di dolore. È comune che vengano somministrati analgesici per il dolore e antibiotici per prevenire infezioni.
Degenza ospedaliera:
In genere, il paziente rimarrà in ospedale per uno o due giorni, in base alla tipologia di intervento e alla sua condizione generale. Durante il ricovero, il paziente viene incoraggiato a muoversi gradualmente, a camminare e a fare esercizi di fisioterapia per stimolare la circolazione e favorire il recupero. |
|
Quale è la percentuale di successo nel trattamento dell'ernia discale dorsale? |
La percentuale di successo nel trattamento dell’ernia discale dorsale (toracica) varia in modo significativo in base a tipo di trattamento, indicazione chirurgica, tecnica utilizzata e condizioni neurologiche preoperatorie. Poiché è una patologia rara, i dati derivano soprattutto da serie cliniche più che da grandi studi randomizzati.
Di seguito ti riassumo i valori comunemente riportati in letteratura specialistica.
Trattamento conservativo (farmaci, fisioterapia, riposo, infiltrazioni):
successo clinico: 60–80%
Miglioramento del dolore senza progressione neurologica.
Indicato in assenza di:
- mielopatia
- deficit motori
- compressione midollare significativa
� Nota importante: Molti pazienti con ernia dorsale non necessitano di chirurgia.
Trattamento chirurgico (discectomia ± stabilizzazione)
Successo globale: 70–90% di miglioramento clinico complessivo.
Dolore: miglioramento o risoluzione: 80–90%.
Deficit neurologici: miglioramento: 60–80%.
Recupero completo meno frequente se:
- deficit severi
- lunga durata dei sintomi
- mielopatia avanzata.
Fattori che influenzano il successo
Fattori favorevoli: diagnosi precoce, sintomi di breve durata, ernia “molle” (non calcifica),
assenza di mielopatia grave, Centro chirurgico ad alta specializzazione,.
Fattori sfavorevoli: ernia discale calcifica, compressione midollare cronica,
mielopatia con segni di sofferenza irreversibile, età avanzata, comorbidità (diabete, fumo)
Mielopatia toracica (nei casi più gravi)
- Stabilizzazione o miglioramento: 70–80%
- Peggioramento neurologico postoperatorio: 5–10%
- Recupero spesso parziale, non completo
� Nota importante: In questi casi l’obiettivo principaè fermare la progressione, più che ottenere la completa normalizzazione.
Recidiva dell’ernia
Inferiore rispetto al tratto lombare: < 5–10% |
|
Quali sono le complicanze riferibili all'intervento
chirurgico a livello dorsale? |
|
Le complicanze della chirurgia per ernia discale dorsale (toracica) possono essere suddivise in generali, specifiche dell’accesso dorsale e neurologiche, con un profilo di rischio in parte diverso rispetto alla chirurgia cervicale o lombare, per la stretta relazione con il midollo spinale e con le strutture toraciche.
1. Complicanze generali (comuni a tutta la chirurgia vertebrale)
Infezione della ferita chirurgica
- Superficiale (cute e sottocute)
- Profonda (muscoli, osso, spazio epidurale – spondilodiscite)
Emorragia intraoperatoria o postoperatoria (ematoma paravertebrale o epidurale con possibile compressione neurologica)
- Trombosi venosa profonda (TVP) ed embolia polmonare (più frequenti in caso di immobilizzazione prolungata)
- Dolore postoperatorio persistente (lombalgia/dorsalgia cronica da fibrosi, instabilità o sofferenza muscolare)
- Ritardo di guarigione della ferita (più frequente in pazienti diabetici, obesi o fumatori.
2. Complicanze neurologiche (le più temute)
Lesione del midollo spinale
Può causare:
Paraparesi o paraplegia, Disturbi sensitivi sotto il livello della lesione,
Disfunzioni sfinteriche (vescica e intestino).
Questa chirurgia ha un rischio maggiore rispetto ad altri livelli per:
- Spazio midollare ridotto
- Vascolarizzazione delicata (arteria di Adamkiewicz).
- Lesione delle radici nervose
Dolore radicolare persistente, parestesie o deficit motori segmentari.
-
Edema midollare postoperatorio (peggioramento neurologico transitorio
o permanente). Talvolta richiede terapia steroidea intensiva.
Complicanze specifiche dell’accesso dorsale/toracico
Dipendono dalla via chirurgica utilizzata (posteriore, posterolaterale, laterale o anteriore
transtoracica).
- Lesione della dura madre (fistola liquorale, cefalea posturale,
rischio di meningite)
- Complicanze pleuro-polmonari (soprattutto accessi laterali o anteriori):
pneumotorace, versamento pleurico, atelettasia, infezioni respiratorie postoperatorie)
- Lesione vascolare (vasi segmentari intercostali, raramente aorta toracica o vena azygos,
rischio di emorragia massiva)
- Complicanze meccaniche e strutturali (instabilità vertebrale postoperatoria,
soprattutto se viene rimossa molta componente ossea - può richiedere successiva stabilizzazione
- fallimento della fusione (pseudoartrosi), in caso di artrodesi, più frequente nei fumatori,
migrazione o rottura dei mezzi di sintesi - vitii, barre, cage - recidiva dell’ernia discale,
Meno frequente rispetto al livello lombare, ma possibile.
- Complicanze funzionali tardive (indrome dolorosa post-laminectomia,
rigidità dorsale, riduzione della mobilità toracica, peggioramento della qualità di vita se il recupero neurologico è incompleto. |
|
Nella convalescenza
dopo trattamento chirurgico come debbo comportarmi? |
|
Recupero a lungo termine:
Dopo la dimissione, il recupero può richiedere diverse settimane. Durante il recupero, il paziente dovrà evitare attività fisiche intense o movimenti che possano stressare la colonna vertebrale. Il fisioterapista seguirà il paziente con un programma di esercizi per rafforzare i muscoli dorsali e migliorare la mobilità della colonna.
La ripresa completa della vita quotidiana può richiedere dai 4 ai 6 mesi, a seconda della gravità dell'ernia, dell'intervento eseguito e della salute generale del paziente. |
|
ERNIA LOMBARE |
|
Quali interventi chirurgici vengono proposti nell'ernia discale lombare? |
|
Semplificando si potrebbe dire che esiste una fase conservativa dell'ernia discale ed una fase chirurgica. Alla fase chirurgica appartengono quei casi con un quadro clinico stabilizzato di compressione radicolare. È nostra abitudine, tranne i casi particolarmente gravi, attendere anche qualche mese prima di indicare un trattamento chirurgico.
Quest'ultimo può essere eseguito con tecnica tradizionale, ma oggi viene usata sempre più frequentemente la metodica microchirurgica (con
l'ausilio del microscopio operatorio).
Del tutto recentemente hanno ripreso vigore i trattamenti percutanei. Vale a dire la nucleolisi enzimatica, la nucleoaspirazione discale e la ossigeno-ozono terapia. Si tratta di metodiche relativamente poco cruente che però, a fronte di una minore invasività, hanno un'efficacia inferiore ed esse trovano indicazione in una fase acuta prechirurgica.
La selezione dove applicarle deve essere ben valutata dal chirurgo. |
|
Come si svolge un intervento chirurgico per ernia discale lombare? |
|
Dopo che il medico anestesista ha indotto l'anestesia generale il paziente viene posizionato in posizione genuflessa prona sul tavolo operatorio. Operando con il microscopio operatorio è sufficiente una piccola incisione cutanea. Si scollano i muscoli paravertebrali arrivando allo spazio interlaminare si posiziona un particolare divaricatore che permette di ampliare il campo di vista. A questo punto si introduce il microscopio operatorio procedendo quindi con la sezione del legamento giallo. Si ha così accesso al canale rachideo che contiene l'astuccio durale e la radice compressa. Con delicatezza, con l'aiuto dello strumentario microchirurgico, si scosta il sacco durale e la radice nervosa al fine di esporre la cupola della protrusione o il frammento discale. Si raggiunge quindi il disco e se ne svuota il contenuto dal materiale degenerato. |
|
Come si effettuano i trattamenti percutanei
(chimopapaina, nucleoaspirazione, ossigeno-ozono)? |
Sono trattamenti che si eseguono a paziente sveglio e collaborante. Con un ago o con una sonda (a seconda della metodica scelta) si raggiunge lo spazio intradiscale o il forame radicolare e si inietta l'enzima litico o la miscela di ossigeno-ozono o si aspira con apposito strumentario il materiale discale.
|
|
Quale è la percentuale di successo nei vari trattamenti per ernia discale lombare? |
|
Secondo quanto riportato nei vari studi la risoluzione della sintomatologia lombo-sciatalgica, dopo discectomia con l'ausilio del microscopio, raggiunge circa il 95 % dei casi.
Secondo la letteratura più recente, per quanto concerne la discectomia convenzionale il tasso di successo va dal 90 al 95 % nei controlli ad un anno. Va però ricordato che è segnalata la necessità di un reintervento nel 5-15 % dei casi se il controllo viene esteso ai dieci anni successivi all'intervento chirurgico. |
|
Se il trattamento percutaneo fallisce posso sottopormi all'intervento chirurgico? |
|
Nell'eventualità che i trattamenti percutanei risultino inefficaci si può sicuramente ricorrere all'intervento chirurgico. Sempre che vi siano le indicazioni cliniche e neuroradiologiche.
È comunque consigliato attendere almeno qualche settimana prima di giungere al tavolo operatorio, in quanto la fase algica post-trattamento può tendere alla risoluzione spontanea nel tempo. |
|
Quali sono le complicanze riferibili all'intervento
chirurgico per ernia discale lombare? |
|
L’intervento chirurgico per l'ernia discale lombare è una delle procedure più comuni in neurochirurgia e ortopedia, soprattutto per i pazienti con dolore radicolare grave, deficit neurologici progressivi, o fallimento del trattamento conservativo. Sebbene i risultati siano generalmente positivi, l'intervento comporta comunque alcuni rischi e complicanze che possono variare in base a diversi fattori, come la gravità dell'ernia, la tecnica chirurgica, l'età del paziente e la presenza di altre condizioni di salute.
Di seguito un’analisi dettagliata delle complicanze più comuni e rischi associati alla chirurgia per ernia discale lombare.
1. Complicanze generali
Queste complicanze sono comuni a molte chirurgie vertebrali e riguardano principalmente la gestione post-operatoria.
- Infezioni
Infezioni superficiali della ferita: Possono verificarsi infezioni locali della pelle e dei tessuti superficiali. Questi casi vengono generalmente trattati con antibiotici.
Infezioni profonde o spondilodisciti: Se l'infezione coinvolge la colonna vertebrale o il disco, può portare a gravi complicazioni e richiedere un trattamento più aggressivo, inclusa una chirurgia aggiuntiva per drenare l'infezione.
- Emorragia
L'intervento chirurgico comporta una certa perdita di sangue. La perdita ematica significativa è rara, ma in alcuni casi può essere necessaria una trasfusione di sangue, soprattutto se ci sono complicanze legate alla coagulación o se il chirurgo deve rimuovere tessuti vascolarizzati.
- Complicazioni anestesiologiche
Reazioni all’anestesia generale (allergiche o respiratorie) sono relativamente rare ma devono essere monitorate attentamente.
Nausea e vomito post-operatori sono frequenti e possono essere gestiti con farmaci antiemetici.
- Trombosi venosa profonda (TVP)
A causa dell’immobilizzazione durante il recupero, il rischio di formazione di coaguli di sangue nelle vene profonde delle gambe è aumentato. Questo può evolvere in embolia polmonare, una condizione pericolosa per la vita.
2. Complicanze neurologiche
Sono le complicanze più temute, dato che l'intervento è direttamente legato alla colonna vertebrale e alle strutture neurologiche che la circondano.
- Lesione neurologica diretta
Danno ai nervi spinali: Durante l’intervento, il nervo radicolare o la radice nervosa può essere danneggiata accidentalmente, portando a paralisi, debolezza, perdita di sensibilità, o dolore persistente nella zona innervata dalla radice danneggiata.
Lesione del midollo spinale (anche se molto rara nel trattamento dell'ernia lombare, più frequente nelle regioni toracica o cervicale): Può causare paraparesi, paraplegia o sindrome da cauda equina.
Sindrome da cauda equina. Questa è una condizione rara ma grave che può verificarsi a seguito di un intervento chirurgico alla colonna lombare. Si verifica quando le radici nervose del piano caudale (le radici nervose inferiori che assomigliano alla coda di cavallo) sono compresse o danneggiate, con sintomi come:
perdita del controllo della vescica e dell’intestino, dolore alle gambe, debolezza e parestesie,
perdita di sensibilità nelle aree genitali o perineali, impotenza.
Dolore persistente o recidivante.
In alcuni casi, il dolore potrebbe non essere completamente alleviato dall'intervento. Ciò può dipendere da una recidiva dell'ernia discale, da un'inadeguata decompressione del nervo o da un altro problema anatomico non diagnosticato prima dell'intervento.
3. Complicanze meccaniche
Si riferiscono ai problemi relativi alla colonna vertebrale, alle vertebre o ai dispositivi utilizzati per stabilizzare la colonna.
Sindrome giunzionale.
Recidiva dell'ernia discale: sebbene l’intervento chirurgico risolva la compressione nervosa immediata, circa il 5-10% dei pazienti può sperimentare una recidiva dell'ernia discale, che può richiedere un ulteriore trattamento chirurgico.
Instabilità vertebrale: se una parte significativa del disco viene rimossa, la colonna vertebrale potrebbe diventare instabile, causando movimenti anomali tra le vertebre. Questo può portare a dolore cronico e a una maggiore possibilità di danno neurologico, specialmente se il trattamento non include una fusione vertebrale.
Pseudoartrosi (fallimento della fusione): se è stata eseguita una fusione vertebrale per stabilizzare la colonna, in alcuni casi la fusione potrebbe non avvenire correttamente, causando instabilità persistente o dolore a lungo termine.
Complicanze legate ai mezzi di sintesi: se sono stati impiantati viti, barre, cage o altri dispositivi per stabilizzare la colonna vertebrale, ci può essere il rischio di migrazione o rottura di questi dispositivi, che potrebbe richiedere un intervento correttivo.
4. Complicanze post-operatorie
Sindrome da dolore post-operatorio: nonostante l’intervento, alcuni pazienti possono continuare a sperimentare dolore lombare che non si risolve completamente dopo la chirurgia. Questo dolore potrebbe derivare da altre strutture, come i muscoli o le articolazioni faccettarie, piuttosto che dalla radice nervosa compressa.
Fibrosi post-operatoria: l'intervento chirurgico può portare alla formazione di tessuto cicatriziale (fibrosi) attorno ai nervi o alle strutture vertebrali. Questo può causare dolore persistente, restrizioni nei movimenti e, in alcuni casi, recidiva del dolore radicolare.
5. Altre complicanze potenziali
Spondilolistesi post-chirurgica: le la fusione vertebrale non è riuscita o se vi è una perdita di stabilità vertebrale, può verificarsi un scivolamento di una vertebra sull’altra, condizione nota come spondilolistesi.
Problemi legati alla riabilitazione: la riabilitazione post-operatoria è cruciale per il recupero. Se non seguita correttamente, o se il paziente non esegue un programma di fisioterapia adeguato, può verificarsi un recupero incompleto della mobilità o un aumento del rischio di recidiva. |
|
Quali sono le complicanze che si possono manifestare nei trattamenti
percutanei? |
|
Non vere complicanze, ma macroscopici errori tecnici possono portare all'introduzione dell'enzima proteolitico negli spazi liquorali (con conseguenze catastrofiche) a seguito della perforazione del sacco durale od alla lesione di una radice per sezione della stessa durante l'avanzamento dell'ago.
Quest'ultima evenienza, possibile anche durante la nucleoaspirazione, viene scongiurata eseguendo l'intera procedura a paziente sveglio. Infatti, se inavvertitamente con l'ago si sfiora una radice nervosa il paziente avverte una sensazione paragonabile ad una scossa elettrica che si trasmette lungo l'arto inferiore. Può così darne subito comunicazione all'operatore che, dopo aver ritirato l'ago, in tutto o in parte, cercherà un'altra via cambiando l'angolo di avanzamento.
Il trattamento con ossigeno-ozono nell'ernia discale lombare è sostanzialmente privo di rischi o di complicanze. Sempre che la tecnica percutanea sia rigorosamente corretta. |
|
Nella convalescenza
postchirurgica come debbo comportarmi? |
|
La convalescenza post-operatoria dopo un intervento di microchirurgia per ernia discale lombare (come la microdiscectomia) è notevolmente più rapida rispetto alle tecniche chirurgiche tradizionali, grazie alla riduzione dell’incisione chirurgica, alla minore invasività e alla precisione dell’intervento. Tuttavia, è essenziale seguire alcune precauzioni e linee guida per favorire un recupero ottimale e prevenire complicanze.
1. Mobilizzazione precoce e recupero immediato (Giornata 1–3)
Deambulazione precoce:
Con la microchirurgia, già dalla prima giornata post-operatoria molti pazienti possono iniziare a camminare brevemente, spesso con l'aiuto di un fisioterapista. La mobilizzazione precoce è importante per stimolare la circolazione, ridurre il rischio di trombosi venosa profonda (TVP) e migliorare la funzione muscolare.
Importante: Durante le prime ore, evita di fare sforzi eccessivi. Iniziare con passeggiate brevi (10–15 minuti) è l'ideale. Il dolore dovrebbe essere gestito con farmaci analgesici prescritti dal medico.
Dimissione precoce:
Con le tecniche moderne, è comune che il paziente venga dimesso entro 1-2 giorni dal ricovero ospedaliero, a meno che non ci siano complicanze. Il chirurgo ti fornirà indicazioni per il ritorno a casa, inclusi il controllo del dolore e la gestione della ferita chirurgica.
2. Attività da evitare nelle prime settimane (Settimane 1–4)
Evitare movimenti eccessivi o stressanti:
- durante le prime settimane, è fondamentale evitare attività fisiche intense che possano sovraccaricare la colonna vertebrale, come piegamenti, torsioni e sollevamento pesi.
- non sollevare oggetti pesanti (più di 2-3 kg) nelle prime 4-6 settimane per non sollecitare il rachide.
Evitare la posizione seduta prolungata:
- le prime settimane dopo l'intervento, evitare di stare seduto per lunghe ore, soprattutto in sedie non ergonomiche. La posizione seduta può comprimere la colonna vertebrale, quindi è preferibile alzarsi e camminare frequentemente.
Postura corretta:
- quando si è seduti, utilizzare una postura ergonomica che supporti la curva naturale della colonna lombare.
- mantienere la colonna vertebrale in posizione neutra durante il sonno e il riposo.
3. Fisioterapia e esercizi di riabilitazione (Settimane 2–6)
Ginnastica post-operatoria:
- dopo le prime settimane, quando la ferita è guarita, è utile iniziare un programma di fisioterapia mirata. Gli esercizi si concentreranno sul potenziamento dei muscoli paravertebrali (muscoli lungo la colonna) e degli addominali, che supportano la colonna vertebrale e aiutano a stabilizzare la zona lombare.
L’esercizio di rafforzamento aiuterà a prevenire il dolore lombare cronico e a ridurre il rischio di nuove problematiche alla colonna vertebrale. Gli addominali forti sono particolarmente importanti per ridurre la pressione sui dischi intervertebrali.
Esercizi di stretching:
- esercizi di stretching leggeri, sotto la guida del fisioterapista, aiuteranno a migliorare la flessibilità e a prevenire contratture muscolari.
Evitare movimenti bruschi o stretching eccessivo, specialmente nelle prime fasi del recupero.
Progressiva intensificazione degli esercizi:
A partire dalle 4-6 settimane, la fisioterapia può proseguire con esercizi più dinamici e complessi per aumentare la forza muscolare e migliorare la postura.
4. Recupero a lungo periodo (Settimane 6–12)
Ritorno graduale alle normali attività quotidiane:
- dopo il primo mese, si può gradualmente riprendere le attività quotidiane, come camminare a passo sostenuto, fare lavori leggeri in casa o tornare al lavoro se il tipo di attività lo consente.
Ritorno allo sport:
-
attività ad alto impatto o sport che comportano salti, torsioni o sollevamento pesi devono essere evitati per almeno 3-6 mesi. Consulta sempre il chirurgo prima di riprendere attività intense come il jogging o il sollevamento pesi.
La
pratica del nuoto è sempre consigliata.
Monitoraggio del dolore:
Se si avvertono dolori, non esitare a consultare il medico. Un po' di dolore può essere normale, ma un aumento significativo del dolore o la comparsa di nuovi sintomi neurologici (come formicolio, debolezza o intorpidimento) potrebbero indicare un problema e devono essere monitorati attentamente.
5. Prevenzione delle recidive
Stile di vita sano: mantenere un peso corporeo non eccedente è fondamentale per evitare sovraccarichi sulla colonna vertebrale. Il sovrappeso aumenta il rischio di recidiva dell'ernia discale.
Correzione della postura: imparare a mantenere una buona postura mentre
si è seduti, in piedi o si cammina aiuta a ridurre lo stress sulla colonna lombare.
Tecniche di sollevamento corrette: quando si devono sollevare oggetti, piegare le ginocchia anziché la schiena e
mantenerei la colonna in posizione neutra. Evitare il più possibile i
movimenti torsivi del tronco.
Esercizi di mantenimento: anche dopo la fine della fisioterapia, è utile continuare a fare esercizi leggeri per mantenere il tono muscolare e migliorare la flessibilità, evitando l’indebolimento muscolare che potrebbe esporre la colonna vertebrale a rischi.
6. Conclusioni
Se si seguono le indicazioni post-operatorie con attenzione, il recupero dopo un intervento di microdiscectomia lombare è generalmente rapido e positivo. Molti pazienti possono tornare alle attività quotidiane già entro 2-4 settimane dal trattamento, con miglioramenti significativi nel dolore e nella funzionalità. Tuttavia, è fondamentale che
il paziente prenda il tempo necessario per recuperare completamente, evitando di sollecitare troppo la colonna vertebrale nei primi mesi.
In sintesi, le fasi chiave del recupero post-operatorio includono:
- Mobilizzazione precoce, ma con attenzione
- Esercizi di rinforzo muscolare per la stabilità della colonna
- Gradualità nel ritorno alle attività quotidiane
- Attenzione alla postura e alle tecniche di sollevamento. |
|
Le informazioni su patologie e trattamenti neurochirurgici hanno solo scopo informativo.
Non sostituiscono visite o consulti medici.
Se hai problemi di salute, rivolgiti sempre al tuo medico o professionista sanitario di fiducia.
Lo staff di Neurochirurgia è disponibile per chiarimenti, ma non può fornire diagnosi personalizzate
online. |
|

![]()
